下剤を飲んで腸の中をきれいにしてから大腸カメラを用いて、肛門から虫垂の入口まで調べます。病変が見つかった場合には、顕微鏡の検査のための組織採取(生検)を行います。当科ではオーダーメイドの大腸がんの治療法選択のために、術前の内視鏡(図1)、超音波内視鏡検査などを行い、正確な診断に努めています。
大腸がん
大腸がんについて
大腸がんは食生活の欧米化に伴い増加の一途をたどっております。女性においては、大腸がん死亡は全悪性新生物による死亡のなかで最多、男性においても肺がん、胃がんに次いで3番目であり、現在さらに増加の傾向を示しております。非常に一般的ながんとなってきています。
発生する場所は比較的肛門に近いところに多く、6~7割が直腸やS状結腸にできます。
大腸がんの症状としては血便や排便異常(便秘や下痢、便が狭くなる)、貧血などがあり、このような症状がある場合には大腸の検査を受けることが望ましいです。早期大腸がんでは、ほとんど症状はありません。
また市町村や職場の健診で行われる便潜血検査は専用の容器を用いてご自身で採便し、便に血液が混じっていないかどうかの検査を行なうものです。大腸がんによる死亡を減少させるという検討結果がありますので、積極的に受けていただくことが大事です。便潜血陽性の方のうち3~5%大腸がん、2~3割に大腸ポリープが発見されるという検討結果があります。
検査方法
-
① 直腸指診
指を肛門から直腸内に入れて、しこりなどの有無を調べます。
-
② 大腸内視鏡検査
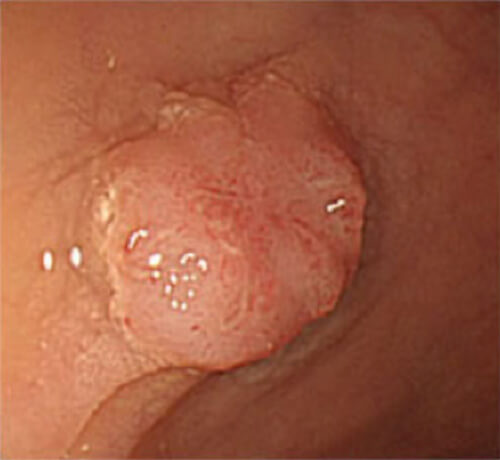
図1
-
③ 注腸造影検査
肛門からバリウムと空気を注入して写真を撮ります。がんの位置や大きさを検査します。検査前に検査食や下剤による処置が必要です。(図2)
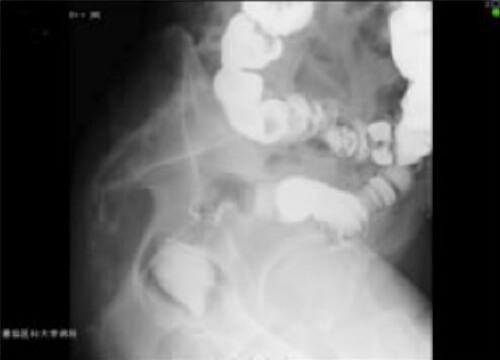
図2
-
④ CT検査
大腸がんの広がりや周りのリンパ節の転移、また肝臓や肺といった遠くにある臓器への転移の有無を調べます。より正確な診断のために造影剤を使用することがあります。
-
⑤ MRI検査
磁気を使用して、大腸がんの広がりやリンパ節の転移を調べます。
-
⑥ PET-CT検査
放射性物質を注射し、その取り込みを見ることでがん細胞を検出します。
-
⑦ 腫瘍マーカー検査
がんの転移・再発の指標として行う血液検査です。大腸がんではCEAとCA19-9が一般的に用いられます。
以上のような検査を用いて、腫瘍の場所、大きさや壁の浸潤範囲や、リンパ節転移および遠隔転移の状況などを治療前に正確に把握し、それに基づいた適切な治療方針を選択するよう心掛けています。
大腸がんの病期(ステージ)
0期から4期まで分けられます。腫瘍の深達度(腫瘍がどれぐらい深く入り込んでいるかどうか)やリンパ節転移の有無、遠隔転移の有無によって判定しています。
| 0期 | 粘膜内にがんが限局している。 |
|---|---|
| 1期 | 固有筋層までにがんが限局している。 |
| 2期 | 固有筋層を超えているがリンパ節転移がない。 |
| 3期 | リンパ節転移を認める。 |
| 4期 | 肝臓・肺・腹膜などに転移を認める。 |
治療方法
大腸がんの治療の概要
0期や浅い1期の早期がんに関しては内視鏡的粘膜切除で治療が完遂することがあります。
早期がんの一部と2期3期の進行がんに関しては、手術療法を行います。手術療法では腫瘍を残すことなく確実に切除することが大事であるため、各種検査で切除範囲を明確にし、安全かつ十分な切除範囲を決定しています。特に最近では検査法の進歩により、より正確な術前の腫瘍存在部位の診断、腫瘍の深達度やリンパ節転移の有無を判定しています。そして、大腸がん研究会発行の『大腸がん治療ガイドライン』に基づいて、最適な手術法・切除範囲を選択し患者様に提供しています。
手術療法では、従来の開腹手術だけでなく、腹腔鏡手術や経肛門的内視鏡下マイクロサージェリー等の低侵襲治療を採用し、術後の疼痛(痛み)の緩和、手術侵襲を軽減し、『患者様にやさしい医療』を提供できるよう日夜努力をしております。
腹腔鏡下大腸切除術
カメラ、手の代わりとなる器具を挿入するために直径5~12mmの孔(ポート)を5か所挿入して手術を行います。ポートの創部は通常の開腹の傷より非常に小さいため、整容面や術後の回復の早さにおいて優れています。腹腔鏡手術後の経過は翌日より飲水、食事摂取開始しており、入院期間は全体で9日~12日程度です。(図3)
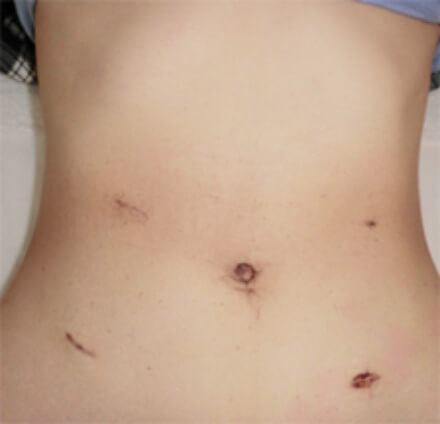
図3
ロボット支援下直腸切除術
2018年4月、直腸がんに対するロボット手術が保険適用となりました。ダビンチ・サージカルシステム(以下ダビンチ)を使用したロボット手術は、これまで技術的に難しいと言われていた直腸がんに対する腹腔鏡下手術の欠点を補い、精密な手術ができるとして期待されています。(図4)
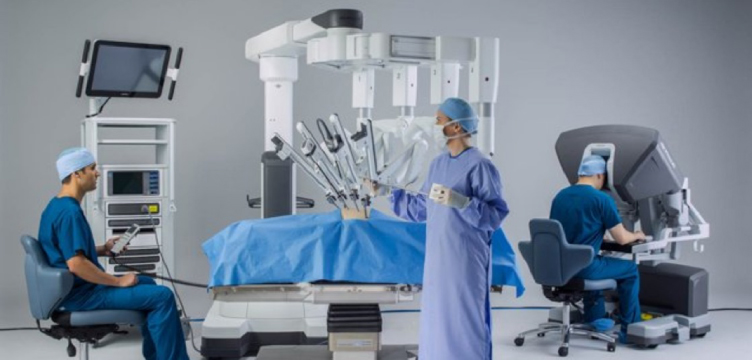
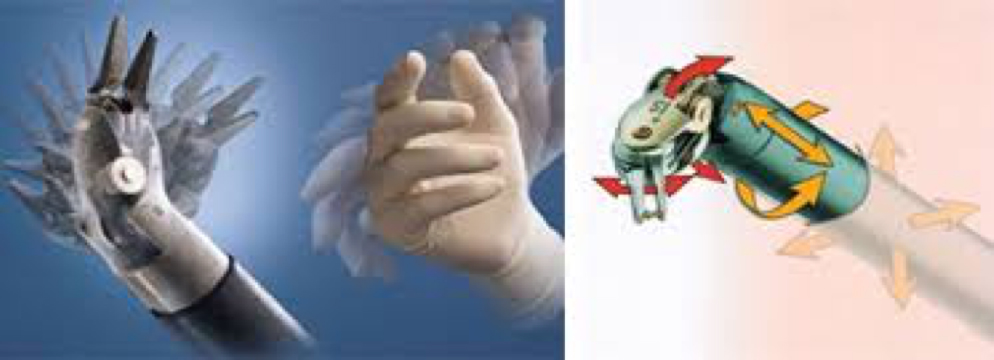
ダビンチ専用の鉗子(かんし)は、人間の手のようによく曲がり(多関節機能)、手ぶれしない鉗子を使用するため、狭くて深い骨盤の中でも、正確で繊細な手術が行えるとして期待されています。
経肛門的内視鏡下マイクロサージェリー
大腸内視鏡で切除不能な直腸腺腫、早期直腸がん、直腸カルチノイドなどが適応となります。肛門から手術用直腸鏡を直腸内腔に挿入し局所、内視鏡下に病変を切除し、欠損部を縫合閉鎖します。この手法により人工肛門を要するような過大手術を回避できる場合があります。(図5)
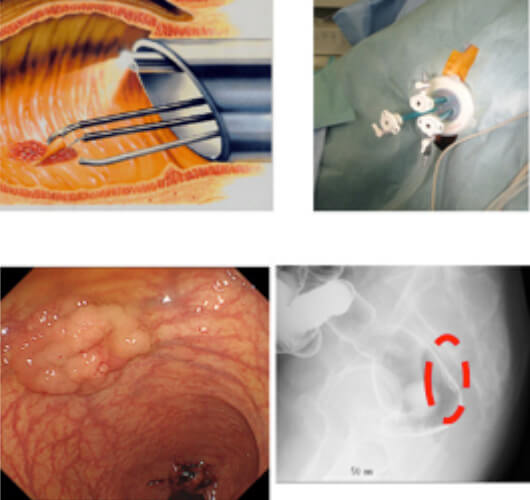
図5
下部進行直腸がんへの取り組み
肛門に近い直腸がんは、小骨盤という狭い空間に発生することや、周りを重要臓器(後側は仙骨、前側は男性では膀胱や前立腺、女性では子宮や膣)に囲まれていることもあり、結腸がんとは異なった治療の工夫が必要です。肛門に近い下部直腸がんの治療においては、局所再発を抑制するため、また自然肛門の温存を図り永久人工肛門を回避するため、術前に抗がん剤治療や放射線治療を施行し、その後に根治手術を施行しております。また、膀胱機能および性機能を温存するための神経温存手術を行っています。(図6)
大腸がんの手術後にはだいたい5年にわたって、定期的な通院・検査を受けることが大事です。これは、転移を早めに発見するために行っています。やはり進行していないうちに発見される方が治療成績が良いためです。
図6
転移再発がんの治療
大腸がんでは4期であっても手術を含めた集学的治療(抗がん剤や放射線治療の併用)により効果が得られる場合があります。他科とも連携し、肝転移や肺転移の手術療法を行います。抗がん剤治療が必要となる大腸がんにおいては、外来(通院)での化学療法(抗がん剤治療)も積極的に施行しております。
炎症性腸疾患に対する取り組み
私たちの体には免疫系という防御システムが備わっていて、ウイルスや細菌などの異物の存在を察知すると体内から追い出そうと活動します。このときに腫れや痛み、発熱などの反応が起こります。この反応のことを「炎症」と呼んでいます。
炎症は体にとって不可欠なものですが、過剰に起こると体を傷つけることになります。炎症が消化管に起こる病気を総称して「炎症性腸疾患」といいます。
潰瘍性大腸炎
多くの場合は内科的治療で症状が改善しますが、内科的治療では十分な効果が得られない重症例や大出血、穿孔、中毒性巨大結腸症、がん化などの重大な合併症には手術が適応になります。
潰瘍性大腸炎は基本的に病変が大腸に限局するので、大腸全摘出が基本となります。現在は自分の肛門で自然に排便することができるよう、肛門を温存する手術方法が主流になっています。状態に合わせ、複数回の手術(分割手術)が必要となります。
2期分割手術
1回目の手術は大腸を全部切除し、小腸の末端を折り曲げて作製した袋(回腸嚢)を肛門とつなぎます。同時に口側の小腸で一時的な人工肛門を作ります。
3期分割手術
結腸の出血や穿孔を起こしたために緊急手術を行う場合は、すばやく手術を終わらせる必要があります。そのため、初回手術では骨盤内操作を省き直腸を残して結腸亜全摘術のみを行う、3回に分わけた手術(3期分割手術)を選択します。
当科では腹腔鏡による手術を積極的に行っています。(図7)
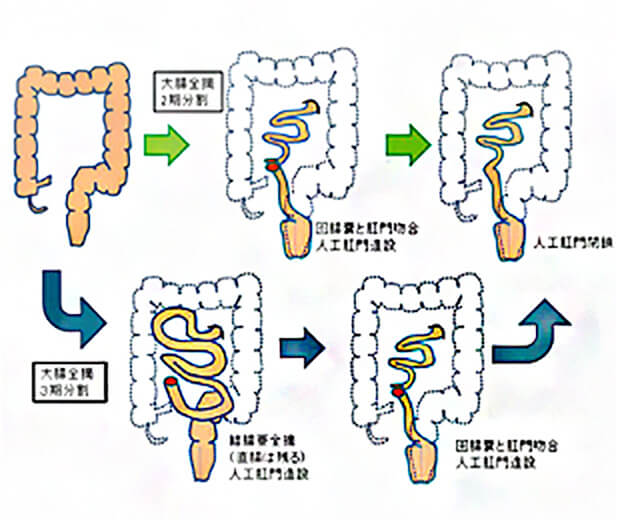
図7
クローン病
クローン病は原因が不明であるため、腸管の炎症を抑えて症状を鎮め寛解に導くこと、そして炎症のない状態を維持することが治療の主な目標になります。
内科的治療(薬物療法と栄養療法)が主体となりますが、内科的治療が有効でない場合や腸閉塞、穿孔などの合併症では外科治療が行われることもあります。
内科的治療では十分な効果が得られず、社会生活が困難なときには手術が必要となります。日本では、発症後5年で約30%、10年で約70%の患者さんが何らかの手術を受けています。クローン病は病変部を取り除いても再発しやすいため、できるだけ腸を残すような術式がとられます。
2014年より当科で採用しているKono-S吻合法では、中長期の再手術率が低いことが利点です。(図8)

図8
体に優しく、個々の例に応じて最適な治療ができるよう日々考えております。 腫瘍外科外来でお気軽にご相談ください。


